Альвеолит (сухая лунка) зуба
Альвеолит лунки зуба — это острое воспаление стенок углубления, где ранее располагался зубной корень. Это осложнение чаще всего возникает после травматичного удаления зуба с разрушением костной ткани или инфицированием раны. В норме после удаления зуба лунка заполняется кровяным сгустком, который служит биологическим барьером и фундаментом для формирования новой ткани. При альвеолите этот сгусток или не формируется («сухая лунка»), или разрушается под воздействием патогенной микрофлоры, оставляя нервные окончания и кость беззащитными перед внешней средой.
Почему организм дает сбой в самый ответственный момент? Что заставляет рану «оставаться сухой» и как распознать ту грань, где обычная послеоперационная боль превращается в опасный воспалительный процесс? В статье мы подробно разберем, как вовремя распознать альвеолит, почему методы самолечения недопустимы и что современная стоматология предлагает для быстрого и безболезненного восстановления состояния десны.
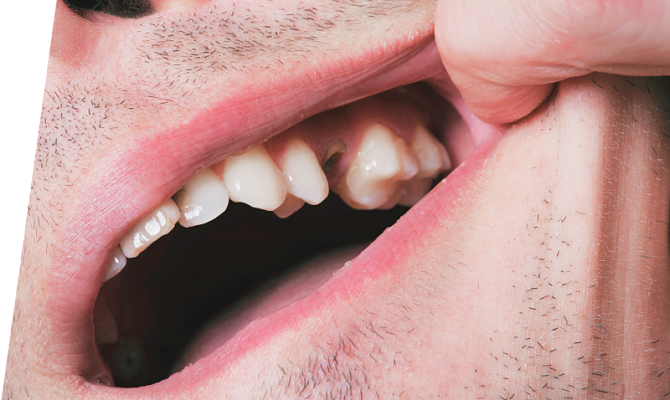
Причины альвеолита
Альвеолит лунки зуба является одним из наиболее распространенных осложнений, возникающих после процедуры удаления зуба. Это воспалительный процесс, локализующийся в альвеоле (костных стенках лунки) и окружающих ее мягких тканях. Он характеризуется разрушением кровяного сгустка и инфицированием открытой раны. Причины появления воспаления различны — начиная от технических нюансов хирургического вмешательства и заканчивая образом жизни пациента.
Травматичное удаление зуба
В тех случаях, когда хирургу приходится прикладывать значительные усилия, использовать элеваторы или бормашину для сегментирования корней, окружающие ткани подвергаются сильному сдавливанию и размозжению. Это приводит к нарушению микроциркуляции крови в стенках альвеолы. Если костная ткань была перегрета или повреждена, полноценный кровяной сгусток, который служит естественным «барьером» и матрицей для заживления, не может сформироваться или плотно закрепиться в лунке, что открывает путь для болезнетворных бактерий.
Невыполнение рекомендаций врача
Не менее значимым фактором выступает пренебрежение рекомендациями врача в послеоперационный период. Многие пациенты ошибочно считают, что интенсивное полоскание рта антисептиками поможет быстрее заживить рану. На практике же это приводит к «вымыванию» сгустка, обнажению нервных окончаний и кости. Также противопоказаны физические нагрузки, посещение сауны, употребление горячей пищи в первые сутки после процедуры. Все это вызывает расширение сосудов и провоцирует отторжение защитного барьера лунки, превращая ее в «сухую», что является предвестником альвеолита.
Низкий иммунитет
Если защитные силы организма истощены хроническими заболеваниями, недавними вирусными инфекциями или эндокринными нарушениями (например, сахарным диабетом), процесс регенерации замедляется. В таких условиях даже минимальное количество условно-патогенных микроорганизмов, всегда присутствующих во рту, может вызвать агрессивное воспаление, с которым организм не в силах справиться самостоятельно без медикаментозной поддержки.
Плохая гигиена полости рта
Плохая гигиена полости рта создает благоприятный фон для развития осложнений. Наличие кариозных полостей, зубного камня или мягкого налета на соседних зубах превращает ротовую полость в резервуар для микробов. После удаления зуба бактерии из этих очагов мигрируют в свежую рану. Если пациент игнорирует правила чистки зубов из-за страха боли или, наоборот, делает это слишком небрежно, риск инфицирования лунки возрастает, так как патогенная флора начинает активно «осваивать» поврежденный участок.
Курение
Никотин вызывает спазм периферических сосудов, что резко снижает приток крови к десне и замедляет доставку питательных веществ и лейкоцитов к месту повреждения. Сам процесс курения создает эффект вакуума в полости рта при затяжке, что физически может способствовать смещению или выпадению сгустка. Химические раздражители и высокая температура табачного дыма дополнительно травмируют слизистую, что делает ткани уязвимыми и провоцирует длительный болевой синдром.
Соблюдение всех рекомендаций врача, правильная гигиена полости рта и отказ от вредных привычек являются ключевыми факторами предупреждения такого неприятного осложнения, как альвеолит.
Виды альвеолита
В нормальных условиях после экстракции зуба формируется кровяной сгусток, который служит естественным биологическим барьером и фундаментом для регенерации тканей. Но при его разрушении или инфицировании развивается патологический процесс, который в стоматологической практике классифицируют на несколько основных видов в зависимости от клинической картины и тяжести течения: серозный, гнойный и гипертрофический альвеолит.
Серозный альвеолит — начальное проявление патологии, которое возникает примерно спустя 2–3 суток после операции удаления зуба. Пациенты ощущают постоянную тупую боль, которая усиливается при приеме пищи. Во время осмотра врач выявляет остатки распадающегося кровяного тромба либо его отсутствие, наличие частиц еды в области раны. Область слизистой оболочки вокруг места удаленного зуба немного отечная и красная. Важная особенность серозного типа заключается в отсутствии выраженных общих симптомов болезни: температура остается в пределах нормы, лимфоузлы не увеличены. Этот этап успешно лечится без повреждений костной ткани, если пациент вовремя обращается к врачу.
При дальнейшем развитии серозного воспаления возникает гнойный альвеолит, связанный с инфекцией. Болезнь сопровождается интенсивной болью пульсирующего характера, которая отдает вдоль нервных путей в область уха, глаза или соседних зубов. Появляется общее плохое самочувствие, лихорадочное состояние, повышение температуры до субфебрильной (около 37,5–38 °C). Из-за активности бактерий развивается неприятный гнилостный запах изо рта. Рана покрыта грязно-серым слоем некротизированных тканей и выделениями гноя, а прилегающая слизистая оболочка сильно воспаляется и болит при прикосновении.
Последняя фаза процесса — гипертрофический альвеолит зуба. Он характеризуется переходом острой фазы в хроническое течение. В данном случае наблюдают чрезмерное разрастание грануляции внутри лунки, ярко-красные образования, выступающие над краем десны. Хотя болезненные ощущения снижаются, эта стадия особенно опасна постепенным разрушением костей челюсти. Внутри грануляций находятся небольшие омертвевшие кусочки кости (секвестры) и зоны хронического нагноения. Лечить гипертрофический альвеолит необходимо оперативным путем. Проводят сложную хирургическую операцию, которая предполагает иссечение патологически измененных участков и антисептическое очищение костного пространства.
Любые попытки самолечения ухудшают состояние и увеличивают риск осложнений вплоть до развития ограниченного остеомиелита челюстно-лицевой области. Полноценное восстановление возможно только при обращении к врачу-стоматологу.
Симптомы заболевания
При развитии патологического процесса на месте удаления зуба возникает специфическая клиническая картина. Поэтому симптомы альвеолита зуба можно распознать уже на ранних этапах заболевания.
Первичным и наиболее выраженным признаком альвеолита является интенсивный болевой синдром. В отличие от естественной послеоперационной боли, которая постепенно стихает в течение первых 2–3 дней, боль при альвеолите имеет тенденцию к нарастанию. Это острая, пульсирующая или «дергающая» боль, которая не купируется стандартными анальгетиками. Пациенты иногда отмечают иррадиацию боли по ходу ветвей тройничного нерва — в ухо, висок или поднижнечелюстную область со стороны проведенного вмешательства. Любое механическое воздействие на зону лунки, будь то прием пищи или попытка гигиенической чистки, вызывает резкое усиление неприятных ощущений.
Визуальные изменения в области экстракции также являются поводом для беспокойства. При осмотре лунка выглядит «пустой» или заполненной серым налетом с остатками распавшегося кровяного сгустка и частиц пищи. Вместо здоровой розовой грануляционной ткани наблюдается обнаженная костная поверхность, имеющая тусклый, серый оттенок. Слизистая оболочка, окружающая место удаления, становится ярко-красной, отечной и очень чувствительной при пальпации. Иногда появляется отек, который затрагивает область щек и вызывает асимметрию лица.
Одним из характерных признаков альвеолита является внезапное появление сильного зловонного запаха из ротовой полости (галитоза), который сохраняется несмотря на регулярную чистку зубов и применение специальных антисептических растворов. Причиной возникновения такого «аромата» являются процессы разрушения тканей в зубной лунке, вызванные активностью болезнетворных микроорганизмов. Также пациенты отмечают наличие устойчивого горьковатого либо металлического вкуса, который усиливается при глотании слюны.
Общая соматическая реакция организма при прогрессирующем альвеолите проявляется симптомами интоксикации. У пациента может наблюдаться субфебрильная температура (37,2–37,8 °C), хотя в запущенных случаях показатели могут достигать более высоких значений. Состояние сопровождается общей слабостью, быстрой утомляемостью, ознобом и ломотой в теле. Также нередко отмечается увеличение и болезненность регионарных лимфатических узлов — поднижнечелюстных или шейных, что свидетельствует об активном распространении воспалительного процесса и вовлечении в него иммунной системы.
Усиление боли, отсутствие кровяного сгустка в ране и неприятный запах после экстракции зуба являются поводом для срочного визита к врачу-стоматологу для детального осмотра области поражения и назначения лечения.
Осложнения альвеолита
Развитие альвеолита представляет серьезную угрозу здоровью пациента не столько из-за интенсивных болей, сколько из-за высокого риска инфицирования окружающих тканей. Отсутствие или разрушение защитного сгустка приводит к проникновению патогенных микроорганизмов ротовой полости к костным структурам нижней и верхней челюстей. Этот процесс может привести к опасным последствиям. Рассмотрим наиболее серьезные осложнения альвеолита зуба.
Периостит
Одним из наиболее частых последствий альвеолита при отсутствии лечения является острый периостит, известный как «флюс». Инфекция из пустой лунки распространяется на надкостницу (периост) челюсти. Процесс сопровождается резким усилением боли, которая распространяется на висок, ухо или глаз. Появляется отечность и асимметрия лица. Десна в области удаленного зуба становится красной и сглаженной, формируется поднадкостничный инфильтрат. Без хирургического вмешательства периостит может привести к расплавлению тканей и дальнейшему продвижению гнойного содержимого вглубь кости.
Остеомиелит
Более тяжелым и деструктивным осложнением является остеомиелит челюсти. В этом случае воспаление затрагивает уже саму костную ткань и костный мозг. При остеомиелите появляются симптомы общей интоксикации организма: высокая температура тела, озноб и слабость. При переходе в хроническую стадию происходит омертвение участков челюсти с формированием секвестров — отторгнутых фрагментов кости. Если не лечить альвеолит и последующий остеомиелит, последствия могут быть тяжелые: патологические переломы челюсти и деформация лица.
Лимфаденит
Параллельно с костными изменениями в патологический процесс неизбежно вовлекается лимфатическая система, что проявляется в виде лимфаденита. Подчелюстные и шейные лимфатические узлы становятся барьером на пути распространения токсинов и бактерий. Они увеличиваются в размерах, становятся болезненными при пальпации и плотными на ощупь. Если первичный очаг в лунке зуба не санирован, лимфаденит переходит из серозной формы в гнойную, что чревато расплавлением узла и выходом инфекции в окружающие ткани.
Абсцессы и флегмоны
Наиболее критическими осложнениями альвеолита считаются абсцессы и флегмоны челюстно-лицевой области. Если абсцесс представляет собой ограниченное гнойное воспаление, заключенное в капсулу, то флегмона характеризуется разлитым характером и не имеет четких границ. Гнойный процесс может распространяться на шею, в средостение или даже к оболочкам головного мозга. Эти состояния представляют угрозу жизни пациента. Они сопровождаются нарушением глотания, речи и дыхания. Необходима экстренная госпитализация в отделение челюстно-лицевой хирургии.
Своевременное обращение к стоматологу при первых признаках воспаления лунки — единственный способ предупреждения опасных осложнений.
Диагностика заболевания
При диагностике сухой лунки стоматолог-хирург проводит визуальный осмотр и анализирует жалобы пациента. Основная сложность заключается в необходимости дифференцировать воспаление стенок лунки от нормального течения адаптационного периода или более серьезных осложнений, таких как ограниченный остеомиелит челюсти. Диагностика всегда начинается с детализации болевого синдрома, который при данном заболевании имеет специфический характер: нарастающая, пульсирующая боль, отдающая в ухо, висок или соседние зубы.
При физикальном обследовании специалист обращает внимание на целостность кровяного сгустка. В классическом случае альвеолита сгусток либо полностью отсутствует, либо представлен лишь небольшими фрагментами ткани сероватого цвета. Обнаженные костные стенки альвеолы становятся чувствительными при прикосновении. Появляется неприятный гнилостный запах изо рта. Слизистая оболочка вокруг дефекта красного цвета и отечная, а лимфатические узлы увеличены и болезненны при пальпации.
Для оценки глубины поражения и исключения наличия инородных тел в ране обязательно проводят рентгенологическое исследование. Прицельная внутриротовая радиовизиография или ортопантомограмма позволяют визуализировать остатки корней, костные отломки перегородок или фрагменты пломбировочного материала, которые могли спровоцировать воспалительную реакцию. На снимках при развившемся альвеолите может наблюдаться некоторая нечеткость контуров пластинки лунки, что свидетельствует о начале патологических процессов в костной ткани под воздействием микроорганизмов.
Важное значение имеет определение формы заболевания — серозной или гнойно-некротической. При серозном варианте общее состояние пациента остается относительно удовлетворительным, температура тела редко превышает субфебрильные значения. Гнойную же форму сопровождают выраженный лейкоцитоз в крови, повышение СОЭ и симптомы общей интоксикации. В сложных и затяжных случаях может применяться микробиологическое исследование — взятие мазка из лунки для определения конкретного возбудителя и его чувствительности к антибактериальным препаратам, что важно для выбора метода лечения.
В современных клиниках применяют лазерную допплеровскую флоуметрию для оценки степени нарушения кровоснабжения в мягких тканях, окружающих лунку. Снижение показателей капиллярного кровотока подтверждает наличие ишемии и трофических расстройств, характерных для синдрома сухой лунки.
Лечение альвеолита
Как вылечить альвеолит, врач решает в индивидуальном порядке с учетом клинической картины. Первоочередной мерой является тщательная антисептическая обработка очага инфекции. Под местной анестезией врач проводит ревизию лунки: удаляет остатки некротизированного кровяного сгустка, частицы пищи и осколки зуба, если они стали причиной воспаления. Использование растворов антисептиков на этом этапе помогает остановить распространение инфекции на соседние ткани.
В случаях, когда воспаление носит серозный характер (начальная стадия), после очистки лунки в нее закладывают специальные тампоны или турунды, пропитанные йодоформной смесью или современными антибактериальными пастами. Эти препараты обладают пролонгированным действием — создают защитный слой и снимают острую боль за счет содержания анестетиков. Пациенту назначают курс щадящей гигиены полости рта и ротовые ванночки с антисептическими растворами комнатной температуры, чтобы не спровоцировать сосудистый спазм.
При переходе заболевания в гнойно-некротическую форму терапия становится более агрессивной и комплексной. После хирургической очистки лунки стоматолог назначает системные антибиотики широкого спектра действия. Это необходимо для предотвращения более серьезных осложнений, таких как остеомиелит челюсти или абсцесс. Параллельно с антибиотикотерапией применяются нестероидные противовоспалительные средства (НПВС), которые снимают боль и снижают общую отечность тканей.
На этапе стихания острого воспаления пациенту назначаются курсы ультрафиолетового облучения (УФО), лазеротерапии или магнитотерапии. Эти процедуры стимулируют кровообращение в области повреждения, ускоряют процессы регенерации и способствуют более быстрому формированию грануляционной ткани. Физиотерапия позволяет сократить период реабилитации и минимизировать риск рецидива заболевания.
Если сильно разрушены костные стенки или развивается воспаление слизистой оболочки, применяют биологические стимуляторы роста и специальные кератопластические средства. Например, заполнение дефекта коллагеновыми губками с добавлением антибиотиков или использование собственной плазмы пациента (PRP-терапия) помогают восстановить анатомическую целостность лунки.
Заключительным этапом лечения является динамическое наблюдение. Пациенту необходимо посещать стоматолога для плановых перевязок и замены лекарственных препаратов в лунке до полного ее заживления. Самолечение при альвеолите недопустимо, так как использование народных средств или бесконтрольный прием обезболивающих лишь маскирует симптомы. Тогда процесс переходит в хроническую форму с последующим разрушением кости челюсти.
Что будет, если не лечить заболевание
Если не лечиться при появлении альвеолита, то могут возникнуть серьезные осложнения. Эти состояния прогрессируют с течением времени и усложняют дальнейшее лечение.
Начальная фаза заболевания сопровождается сменой характера воспаления: изначально незначительное воспаление быстро перерастает в серьезное гнойное поражение. Появляется сильная боль, которую невозможно устранить стандартными обезболивающими препаратами. Боль распространяется по всей челюсти, ощущается отдача в область уха или височной зоны. В самой ране накапливаются продукты распада тканей и фрагменты еды. Возникает благоприятная среда для размножения бактерий, результатом чего становится гнилостный запах изо рта. Рана приобретает красно-синий оттенок, отекает. Лимфоузлы вблизи челюсти увеличиваются и вызывают дискомфорт даже при легком касании.
При продолжительном отказе от медицинской помощи инфекция выходит за границы лунки и проникает глубже в ткани. Возникает перикорональный абсцесс, когда внешний вид человек меняется из-за обширного отека и асимметрии. Развиваются симптомы общей интоксикации: повышается температура тела, возникают мышечная слабость и лихорадочное состояние. Кость вокруг поврежденной лунки разрушается под влиянием агрессивных бактерий. Это значительно затрудняет дальнейшую установку имплантатов без предварительного восстановления костной структуры.
Самым опасным местным последствием запущенного процесса является развитие остеомиелита — гнойно-воспалительного поражения костей челюсти. Боли достигают уровня непереносимости, здоровые зубы рядом с областью воспаления теряют устойчивость, появляются выделения гноя из десны. Процесс формирует участки мертвой кости (секвестры), которые организм вынужден отторгнуть. При таком заболевании необходимо длительное стационарное лечение и серьезное хирургическое вмешательство.
Но самое опасное осложнение наступает, когда инфекционные токсины проникают в кровь пациента. Инфекция вызывает формирование глубоких воспалительных образований в тканях горла и шеи, угрожающих дыхательным путям. Попадание токсинов в общее кровообращение приводит к развитию сепсиса — смертельно опасного состоянию, связанного с общим заражением крови.
Обращение к врачу сразу же после появления симптомов альвеолита — это обязательная профилактика тяжелых осложнений, которые могут привести к инвалидности.
Отказ от своевременного лечения в этой ситуации запускает цепную реакцию патологических процессов, остановить которые с каждым днем становится все сложнее.
Профилактика альвеолита
Самое важное правило сразу после удаления зуба гласит: абсолютно исключено активное промывание ротовой полости. Некоторые пациенты считают, что регулярное применение антисептических растворов способствует быстрому очищению раны. Это неверно. При интенсивном полоскании формируется эффект вакуума. Удаляется защитный сгусток из углубления, костная ткань оголяется.
Чтобы минимизировать риски, специалисты советуют применять методику «ванночек»: аккуратно удерживать раствор антисептика в полости рта, стараясь не создавать колебаний жидкости. Такая процедура возможна лишь спустя 2–3 суток после удаления зуба.
Первые сутки желательно отказаться от очищения зубной щеткой вблизи поврежденной десны, чтобы предотвратить повреждение чувствительной слизистой оболочки ворсинками инструмента. После этого периода чистку следует проводить исключительно мягкой щетиной с обходом краев образовавшейся пустоты. Наличие большого количества бактериального налета и кариеса рядом с местом травмы увеличивает вероятность проникновения вредоносных микроорганизмов внутрь свежей раны.
Необходимо временно ограничить потребление твердых, острых, кислых продуктов и горячих блюд. Частицы жесткой пищи могут повредить заживающую область или застрять внутри нее. Прием пищи предпочтительно осуществлять на противоположной стороне челюсти относительно пораженного участка. Не рекомендуется пить жидкости через трубочку. Создается отрицательное давление, что часто становится причиной смещения защищающего сгустка крови.
От физической активности и тепловых процедур придется воздерживаться в течение 5 дней. Запрещается заниматься спортом, поднимать тяжести, посещать баню или сауну. Повышение артериального давления и усиление кровотока из-за перегрева организма увеличивают риск повторного кровотечения, которое может разрушить формирующийся сгусток.
Необходимо отказаться от алкоголя и сигарет. Никотин сокращает просвет кровеносных сосудов, что ослабляет приток крови к тканям поврежденного участка и препятствует восстановлению клеток. Сам процесс вдоха сигаретного дыма создает аналогичный негативный эффект избыточного давления в ротовой полости. Врачи настаивают на полном отказе от курения и употребления спиртосодержащих напитков хотя бы на 48 часов после хирургического вмешательства.
При назначении врачом антибактериальных препаратов, противовоспалительных средств или антисептиков важно придерживаться графика приема лекарств и не прерывать лечение даже при видимом улучшении самочувствия. Эти препараты помогают устранить возможные очаги скрытой инфекции. Это особенно актуально, если операция была проведена на фоне уже имеющегося инфекционно-воспалительного заболевания, например, кист или пародонтита.
Альвеолит представляет собой серьезное осложнение после удаления зуба. Для предотвращения развития заболевания важно соблюдать правила гигиены полости рта, избегать травмирования лунки удаленного зуба и обращаться к стоматологу при первых признаках воспаления.
Современные методы диагностики позволяют быстро выявить заболевание и начать лечение, предотвращая развитие осложнений. Важно помнить, что игнорирование симптомов альвеолита может привести к серьезным последствиям, таким как распространение инфекции и ухудшение общего состояния здоровья пациента.
Список литературы:
- Афанасьев В. В. Хирургическая стоматология: учебник. — 3-е изд., перераб. — Москва: ГЭОТАР-Медиа, 2021. — 400 с.
- Безруков В. М., Робустова Т. Г. Руководство по хирургической стоматологии и челюстно-лицевой хирургии. — Москва: Медицина, 2000. — 776 с.
- Козлов В. А. Стоматология: учебник для медицинских вузов и последипломной подготовки специалистов. — 3-е изд., испр. и доп. — Санкт-Петербург: СпецЛит, 2017. — 512 с.
Часто задаваемые вопросы
Полностью исключить дискомфорт при альвеолите невозможно, так как это воспалительный процесс. Но можно значительно снизить остроту боли, строго соблюдая рекомендации хирурга, принимая назначенные анальгетики и избегая вымывания кровяного сгустка из лунки в первые дни после операции.
Если визит к стоматологу откладывается, облегчить состояние помогут бережные ротовые ванночки с антисептиками (хлоргексидин, мирамистин) без интенсивного полоскания. Также допустимо принять нестероидное противовоспалительное средство, но это лишь временная мера, не заменяющая очистку лунки врачом.
Даже после быстрого удаления зуба риск альвеолита сохраняется. Причиной может стать отсутствие сформированного сгустка («сухая лунка»), попадание пищи в рану или снижение общего иммунитета. Внешняя легкость операции не гарантирует отсутствие осложнений в процессе заживления.
Для организма альвеолит опасен риском распространения инфекции. Без лечения локальное воспаление может перерасти в остеомиелит челюсти, абсцесс или флегмону. Постоянный очаг нагноения вызывает общую интоксикацию, повышение температуры, слабость и увеличивает нагрузку на лимфатическую систему.
Самостоятельное лечение альвеолита — крайне редкое и опасное «мероприятие». Без удаления поврежденных тканей и профессиональной обработки лунка будет заживать очень долго и болезненно, часто с переходом в хроническую форму, что чревато серьезными осложнениями и разрушением соседних костных структур.
